Д.Д. Шкарупа1,2, Н.Д. Кубин1 , О.Ю. Старосельцева1 , А.О. Зайцева1 , А.В. Писарев1 , Е.А. Шаповалова1
1 ФГБУ «Санкт-Петербургский многопрофильный центр» МЗ РФ; Санкт-Петербург, Россия
2 ФГБОУ ВО «Северо-западный государственный медицинский университет имени И.И. Мечникова» МЗ РФ; Санкт-Петербург, Россия
Введение
Стрессовым недержанием мочи (СНМ) страдает 25-45% женского населения по всему миру [1]. Из более чем 200 различных методов лечения СНМ «золотым стандартом» более 15 лет является субуретральный слинг [2]. Высокая эффективность этого подхода у первичных пациентов, казалось бы, является аксиомой для большинства специалистов. Однако реальная эффективность «слинговых» операций может быть значительно ниже: по данным недавнего многоцентрового исследования на сроках 5 лет и более она не превышала 65% [3]. В результате — высокая частота повторных вмешательств, которая, по последним данным, доходит до 10-12% [4]. Другой проблемой метода является развитие в послеоперационном периоде нарушений мочеиспускания, связанных с инфравезикальной обструкцией, риск возникновения которых составляет 5,9% (0-33,9%) [5]. Как недостаточная эффективность, так и обструктивная симптоматика чаще всего являются следствием некорректного натяжения эндопротеза. Согласно Интегральной теории P.Petros и U. Ulmstein [6], субуретральный слинг должен устанавливаться свободно («tension-free»), однако до сих пор не существует стандартизированного метода натяжения петли, как и стандартного пациента. В то же время, по данным недавно проведенного опроса среди хирургов, 80% респондентов считают натяжение слинга основополагающим фактором успеха, при этом почти половина из них относят этот параметр к разряду «искусства» [7].
К отдельной категории можно отнести пациенток с т.н. осложненным недержанием мочи. Согласно определению Европейской ассоциации урологов, к ним относятся женщины с предшествующими операциями на органах тазового дна, рецидивным недержанием мочи, сопутствующим пролапсом тазовых органов и пациентки, перенесшие лучевую терапию [8]. Факторами, снижающими эффективность оперативного лечения, также могут быть гипомобильность уретры (фиксированная уретра), недостаточность сфинктера уретры, сопутствующая гиперактивность мочевого пузыря и тяжелые формы недержания мочи. В таких случаях уже в первый год наблюдений эффективность операции зачастую не превышает 50-70% [9-10]. В попытке повысить результаты лечения у этой категории пациентов уже через 3 года после анонсирования среднеуретрального слинга на рынке появились так называемые регулируемые среднеуретральные слинги, которые прошли путь от многокомпонентной системы Remeex (Neomedic International, Испания) до вполне стандартных TOA и TVA (A.M.I., Австрия). Эти системы показали свою более высокую эффективность (более 90%) и актуальность послеоперационной регулировки натяжения, потребность в которой возникала в 27.3-46.8% случаев [11-13]. В то же время конструктивные особенности и сложность в установке не позволили им войти в широкую практику и до настоящего момента эти протезы используются преимущественно в рамках клинических исследований.
Цель и задачи исследования. Целью настоящего исследования было оценить результаты хирургического лечения пациенток с осложненными формами СНМ при использовании регулируемого субуретрального слинга Урослинг (Линтекс, Санкт-Петербург). Задачи исследования — оценка объективной и субъективной эффективности лечения, оценка частоты развития инфравезикальной обструкции в послеоперационном периоде.
Материалы и методы
Исследование проводилось на базе урологического отделения ФГБУ «Санкт-Петербургский многопрофильный центр» МЗ РФ в период с января 2015 г. по март 2016 г. Критерием включения было наличие уродинамически подтвержденного стрессового недержания мочи; наличие признаков осложненной формы СНМ (предшествующие оперативные вмешательства на органах малого таза, в т. ч. по поводу СНМ, наличие пролапса тазовых органов ≤2 ст. по классификации Baden-Walker); а также наличие факторов, приводящих к снижению эффективности оперативного лечения (гипомобильность уретры (Q-tip2 ст. по классификации Baden-Walker; смешанным недержанием мочи с преобладанием ургентного компонента, а также с инфекцией мочевыводящих путей. Предоперационное обследование включало детализированный сбор жалоб и анамнеза, заполнение валидизированных опросников (UDI-6, UIQ7, ICIQ-SF, PISQ-12), влагалищный осмотр с оценкой степени пролапса тазовых органов по классификации Baden-Walker, кашлевой стресс-тест, Q-tip тест, урофлоуметрию, УЗИ мочевого пузыря и определение объема остаточной мочи, 1-ч Pad-тест. Оценку кашлевой пробы проводили при самостоятельно наполненном мочевом пузыре (300-400 мл) в литотомической позиции и в положении стоя.
Все пациентки были прооперированы с использованием регулируемого трансобтураторного субуретрального слинга УроСлинг (ООО «Линтекс», Санкт-Петербург). Эндопротез представляет собой синтетическую ленту, выполненную из монофиламентных полипропиленовых и поливинилиденфторидных нитей. Протез имеет низкую материалоемкость (60 г/м2 ) и растяжимость, обладает высокой биоинертностью и устойчивостью к инфекции. На расстоянии 1,5 см от середины слинга с каждой её стороны расположена полипропиленовая регулировочная петля, имеющая цветовую метку, совпадающую с аналогичной меткой на конце ленты с соответствующей стороны. Тракция за регулировочные петли приводит к ослаблению натяжения слинга, в то время как подтягивание за концы эндопротеза к его увеличению (рис. 1).
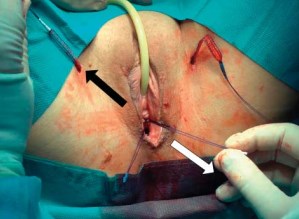
Рисунок 1. Регулируемый субуретральный слинг УроСлинг с регулировочными нитями. Черная стрелка обозначает направление тракции для увеличения натяжения. Белая стрелка обозначает направление тракции для ослабления натяжения петли
Операции выполнялись под общей (внутривенной) анестезией двумя сертифицированными урологами. В качестве антибактериальной профилактики за час до операции пациентки получали защищенные аминопенициллины в виде внутривенной инфузии, а в дальнейшем перорально в течение госпитализации. Пациентка размещалась на операционном столе в литотомической позиции. После обработки операционного поля раствором антисептика в мочевой пузырь устанавливали уретральный катетер Фолея №18, мочевой пузырь опорожняли. После предварительной гидропрепаровки передней стенки влагалища 10 мл 0,9% раствора NaCl, в проекции средней трети уретры выполнялся продольный разрез длиной 1,5 см. С помощью ножниц Метценбаума билатерально производилась диссекция парауретральных тканей в направлении нижних ветвей лонных костей под углом 90°, после чего ножницы переводили в более вертикальное положение и выполняли перфорацию мембраны промежности, что позволяло создать более острый угол субуретрального гамака. С помощью многоразового инструмента эндопротез проводился по сформированным каналам через обтураторные отверстия, выводя концы слинга наружу через кожные разрезы в проекции верхнемедиального края запирательного отверстия, на расстоянии 1-1,5 см ниже сухожилия m. adductor longus. Слинг устанавливали в свободном положении, помещая между протезом и уретрой сомкнутые бранши ножниц Метценбаума. На переднюю стенку влагалища накладывали непрерывный шов по Ревердену так, чтобы регулировочные петли проходили между стежками. Дополнительно на края раны между регулировочными нитями накладывался одиночный узловой сводящий шов для лучшего сопоставления тканей и снижения риска экструзии эндопротеза (рис. 2). Концы ленты оставляли не срезанными, закрывая их асептической повязкой. Во влагалище устанавливали марлевый тампон. Уретральный катетер и тампон удаляли через 6-8 ч. после операции.
На следующий день после операции выполнялся осмотр, в ходе которого оценивалась кашлевая проба в кресле и в положении стоя. В случае положительной пробы пациентке выполнялась инъекция НПВС внутримышечно и местная анестезия 1% раствором лидокаина в области проколов на коже. Под контролем кашлевой пробы концы ленты аккуратно подтягивались до прекращения подтекания мочи. Далее кашлевой тест повторялся в положении стоя. После этого выполнялись урофлоуметрия и УЗИ мочевого пузыря с определением объема остаточной мочи. Особое внимание необходимо уделять пациентам с гиперактивностью детрузора. Проведение стресс-теста у таких больных особенно затруднительно, ввиду периодических «волн» сокращения мочевого пузыря, которые можно принять за ложно положительную пробу. В этих случаях рекомендуется выполнение теста в окнах между императивными позывами. Одним из критериев таких ложных подтеканий служит их большой объем и невозможность пациентки остановить поток изливающейся мочи. При наличии признаков инфравезикальной обструкции (обструктивный тип кривой, необходимость мочиться в определенном положении, объем остаточной мочи >100 мл) так же под местной анестезией выполнялось ослабление натяжения протеза путем тракции за регулировочные петли в каудальном направлении (рис.1). Данный тест проводился не менее 3х раз в течение суток, до достижения удовлетворительного результата. На вторые сутки после операции при отрицательной кашлевой пробе и отсутствии признаков обструкции концы ленты и регулировочные нити срезались. В противном случае повторно выполнялась регулировка положения слинга. При необходимости неоднократных регулировок натяжения, для исключения смещения положения ленты на её концы устанавливались пластиковые фиксаторы, которые срезались вместе с концами протеза на следующий день (рис.3). Послеоперационный осмотр проводили через 1, 6, 12 месяцев и затем ежегодно. Дополнительно к предоперационному обследованию пациентки заполняли визуально-аналоговую шкалу ( VAS) для оценки удовлетворенности от операции.
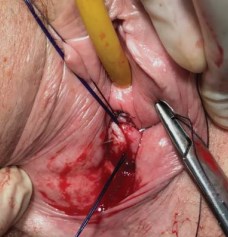
Рисунок 2. Дополнительный сводящий шов передней стенки влагалища между регулировочными нитями
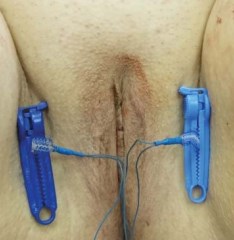
Рисунок 3. Внешний вид после имплантации. На концы слинга наложены пластиковые фиксаторы для иммобилизации эндопротеза
Объективными критериями положительного результата операции были отрицательная кашлевая проба (отсутствие подтекания мочи при кашле в кресле и стоя) и также отрицательный 1-ч Pad-тест ( 12 мл/c, объем остаточной мочи не более 100 мл). Субъективными критериями положительного результата считали отсутствие жалоб при заполнении опросников (0 баллов по результатам ICIQ-SF). Улучшением считалось снижение выраженности симптомов СНМ по результатам Pad-теста при одновременном повышении результатов опросников и VAS. Рецидив заболевания — проявления СНМ той же тяжести, что и до операции.
Статистический анализ полученных клинических результатов проводился c помощью программной системы STATISTICA for Windows версия 10. Сопоставление частотных характеристик качественных показателей проводилось с помощью непараметрических методов χ2 , χ2 с поправкой Йетса (для малых групп), критерия Фишера. Сравнение количественных параметров осуществлялось с использованием критериев МаннаУитни, медианного c-квадрат и модуля ANOVA. Оценка изучаемых показателей в динамике после проведенного лечения и в катамнезе выполнялась с помощью критерия Знаков, критерия Вилкоксона и Фридмана.
Результаты
В исследование были включены 89 больных. Всем пациентам установлен регулируемый трансобтураторный субуретральный эндопротез УроСлинг. Средний возраст пациенток составил 58,1±8,9 лет. Характеристика больных представлена в таблице 1.
Таблица 1. Характеристика пациентов и результаты оперативного лечения
| Признак | Результат |
| Пациенты (n=89): | |
| Возраст, лет | 58,1±8,9 |
| Длительность заболевания, лет | 7,2±6,4 |
| Количество родов | 1,8±0,5 |
| Менопауза, лет | 50,3±4,2 |
| Индекс массы тела, кг/м2 | 32,5±7,1 |
| Критерии включения: | |
| Хирургическое лечение пролапса тазовых органов с использованием сетчатых эндопротезов, n (%) | 22 (24,7%) |
| Хирургическое лечение недержания мочи, n (%) | 12 (13,5%) |
| Пролапс тазовых органов ≤2 ст., n (%) | 24 (27,0%) |
| Гипомобильность уретры, n (%) | 10 (11,2%) |
| Недостаточность сфинктера уретры, n (%) | 7 (7,9%) |
| Смешанное недержание мочи, n (%) | 14 (15,7%) |
| Результаты оперативного лечения (n=84): | |
| Полное излечение, n (%) | 78 (92,9%) |
| Улучшение, n (%) | 3 (3,6%) |
| Рецидив, n (%) | 3 (3,6%) |
| Удовлетворенность пациенток (n=84): | |
| Очень удовлетворена, n (%) | 77 (91,7%) |
| Весьма удовлетворена, n (%) | 3 (3,6%) |
| Не удовлетворена, n (%) | 3 (3,6%) |
| Очень неудовлетворена, n (%) | 1 (1,2%) |
Продолжительность операции составила 15,74±7,49 минут (7-45), средний объем интраоперационной кровопотери – 55,5 ± 20,3 мл (10-250). Средняя длительность госпитализации составляла 2,3±0,4 (2-4) суток. На 1-е сутки после операции корректировка натяжения слинга выполнялась у 40 (45,0%) женщин, из них у 13 (14,6%) потребовалась повторная регулировка на следующий день. У 3 (3,4%) пациенток из-за повышенной смещаемости протеза регулировка выполнялась еще и на 3-и сутки после вмешательства, а на концы протеза были установлены зажимы, с которыми больная находилась еще пять дней на амбулаторном лечении. У 2 (2,24%) пациенток потеря мочи отмечалась при максимальной степени натяжения слинга. При дальнейшем наблюдении потеря мочи сохранялась, в связи с чем через 6 месяцев эти пациентки были повторно прооперированы с использованием позадилонного среднеуретрального слинга, что в обоих случаях оказалось эффективным. У 12 (13,5%) пациенток, предъявляющих жалобы на затрудненное, прерывистое мочеиспускание, разбрызгивание струи мочи, имеющих пиковую скорость мочеиспускания <12 мл/с и остаточную мочу в объеме более 100 мл, было выполнено ослабление натяжения слинга. У 3 (3,4%) больных процедуру пришлось повторять на 2 сутки. После регулировки протеза признаков обструкции не наблюдалось ни у одной пациентки (табл. 2).
Таблица 2. Регулировка натяжения слинга
| Регулировка натяжения | Дни наблюдения | ||
| 1 день | 2 день | 3 день | |
| Усиление, n (%) | 28 (31,5%) | 10 (11,2%) | 3 (3,4%) |
| Ослабление, n (%) | 12 (13,5) | 3 (3,4%) | |
| Всего, n (%) | 40 (45,0%) | 13 (14,6%) | 3 (3,4%) |
Средний срок послеоперационного наблюдения составил 14,3±2,1 мес. За время наблюдения из исследования выбыли 5 больных: 1 пациентка не явилась на осмотр через 1 месяц (дистанционно сообщила об отсутствии потери мочи), 4 женщины не прибыли на контрольный осмотр через 12 месяцев (отсутствовало подтекание мочи на контрольном осмотре в 6 месяцев). Объективная эффективность операции составила 92,9%. Более того, после проведенного лечения 12 (14,3%) больных отметили полный регресс или снижение симптомов гиперативности мочевого пузыря. При сравнении уродинамических показателей и объема остаточной мочи до и после лечения не было отмечено статистически значимых различий. Оценка удовлетворенности пациенток показала, что «очень» или «весьма» удовлетворены были 95,2% (80/84) пациенток. По результатам опросников, выявлено значительное улучшение общего самочувствия, сексуальной функции и качества жизни после оперативного лечения (табл. 3).
Таблица 3. Сравнение уродинамических показателей и результатов опросников до и после лечения
| Показатели | До лечения | После лечения |
| Пиковая скорость мочеиспускания | 29,20 ± 8,61 | 27,66 ± 8,21 |
| Объем остаточной мочи, мл | 24.5 ± 21.2 | 25.8 ± 15.6 |
| UDI-6 | 44,76 ± 18,83 | 7,02 ± 11,65*** |
| UIQ-7 | 44,69 ± 23,42 | 5,99 ± 10,90*** |
| PISQ-12 | 20,00 ± 7,69 | 22,02 ± 5,67** |
| ICIQ-SF | 13,83 ± 4,26 | 1,81 ± 3,36*** |
За время проведения исследования не было зафиксировано случаев интраоперационного повреждения уретры или мочевого пузыря. Развитие de novo ургентности было отмечено у 3 (3,6%) пациенток. Случаев инфицирования и экструзии эндопротеза выявлено не было.
Обсуждение
С момента внедрения среднеуретрального слинга в хирургическую практику основоположниками этого метода P. Petros и U. Ulmsten [14] хорошие долгосрочные результаты лечения и простота исполнения привели к его широкому распространению, сделав «слинговые» операции «золотым стандартом» лечения СНМ. Тем не менее, выбор степени натяжения слинга остается сложной проблемой для хирурга. Это особенно актуально у пациентов с недостаточностью внутреннего сфинктера уретры и ее гипомобильностью [15-16]. Для решения вопроса натяжения в конце 90х годов U. Ulmsten предложил использовать интраоперационный стресс-тест. Однако, ценность его спорна, учитывая хотя бы тот факт, что до 15% пациентов с отрицательным стресстестом в положении лежа имеют положительную кашлевую пробу стоя [17]. На сегодняшний день отсутствует какой-либо стандартный метод регулировки натяжения. Недавно проведенный опрос среди хирургов показал: 30% респондентов при установке натяжения субуретрального слинга руководствуются уродинамическими показателями (VLPP), более 15% выполняют интраоперационный стресс-тест, другие используют Q-tip тест или интраоперационную цистоскопию [7]. К сожалению, ни один из этих методов не дает четкого представления о степени необходимого натяжения.
Чрезмерное натяжение слинга приводит к развитию послеоперационного нарушения мочеиспускания по типу инфравезикальной обструкции. Согласно последнему обзору библиотеки Кохрейн, для трансобтураторного слинга частота послеоперационной обструкции составляет 4.0% (0-26.0%) [18]. Blaivas J.G. et al. в своем исследовании, включающем 8287 пациентов, выявили признаки обструкции после трансобтураторного слинга в 5.9% (0-33.9%) случаев, причем 2,3% (0- 21.3%) из этих больных потребовалось повторное оперативное лечение [5]. Вместе с тем, у части пациентов даже при нормальном объеме остаточной мочи может присутствовать обструктивная симптоматика, характеризующаяся разбрызгиванием струи мочи, мочеиспусканием в определенной позиции, медленным или прерывистым мочеиспусканием. По данным Scheiner D.A. et al., подобная латентная обструкция после установки трансобтураторного слинга встречалась у 11.0-18.0% больных [19]. Согласно результатам использования регулируемой системы ТОА у пациенток с осложненным СНМ, ослабление натяжения требовалось от 10 до 36% больных [12, 20-21]. В настоящем исследовании таких пациенток было 13,5%, что соотносится с ранее полученными данными.
Следствием недостаточного натяжения является рецидив недержания мочи уже сразу после операции. Согласно данным последнего обзора библиотеки Кохрейн, включающего 39 исследований (3028 пациентов), краткосрочная результативность трансобтураторного слинга составила 85.8% (50.0-94.6%) [18]. Обращает на себя внимание то, что в части исследований операция была эффективной лишь в половине случаев. Другим показателем недостаточного натяжения протеза может служить высокий уровень повторных операций по поводу рецидива СНМ. Согласно последним многоцентровым исследованиям, в течение первых 5 лет после установки трансобтураторного слинга повторные вмешательства по поводу СНМ требуются от 9 до 17% пациенток [4,18]. Эти данные коррелируют с необходимостью усиления натяжения протеза. Так, при использовании протеза TOA 5-34% больных требовали коррекции в связи с персистирующим СНМ после операции [12, 22-23]. В настоящем исследовании подтягивание протеза необходимо было выполнить в 31,5% случаев.
Минимальная модификация стандартного трансобтураторного слинга УроСлинг, с одной стороны, не изменила технику установки, с другой – наделила его важной функцией регулировки. Все это позволило повысить эффективность использования среднеуретрального слинга и избежать тех осложнений, которые были свойственны первым регурируемым системам. В нашей клинике ежегодно выполняется (в том числе и в рамках обучения) более 500 имплантаций среднеуретральных слингов. Применение описанной системы позволило полностью избавиться от таких осложнений как задержка мочи и обструктивное мочеиспускание при одновременномповышении эффективности даже у пациенток с осложненным СНМ.
Заключение
Простота установки, высокая безопасность и абсолютно контролируемый уровень натяжения эндопротеза позволяет добиваться высоких результатов у пациентов с осложненным СНМ как опытными, так и начинающими хирургами. Возможность регулировки натяжения в первые сутки после операции практически полностью избавляет хирурга от риска развития обструктивной симптоматики и одновременно повышает эффективность операции. Все это дает возможность осознанно и с большей уверенностью использовать регулируемый слинг как метод выбора у пациентов группы высокого риска.
ЛИТЕРАТУРА
- Hunskaar S, Lose G, Sykes D, Voss S. The prevalence of urinary incontinence in women in four European countries. BJU Int. 2004;93(3):324-30.
- Withington J, Hirji S, Sahai A. The changing face of urinary continence surgery in England: a perspective from the Hospital Episode Statistics database. BJU Int. 2014;114(2):268-77. doi: 10.1111/bju.12650
- Leone RobertiMaggiore U, Finazzi Agrò E, Soligo M, Li Marzi V, Digesu A, SeratiM. Long-term outcomes of TOT and TVT procedures for the treatment of female stress urinary incontinence: a systematic review and metaanalysis. Int Urogynecol J. 2017;28(8):1119-1130. doi: 10.1007/s00192-017-3275-x
- Glavind K, Shim S. Incidence and treatment of postoperative voiding dysfunction after the tension-free vaginal tape procedure. Int Urogynecol J. 2015;26(11):1657-60. doi: 10.1007/s00192-015-2756-z
- Blaivas JG, Purohit RS, Benedon MS, Mekel G, Stern M, Billah M, Olugbade K, Bendavid R, Iakovlev V. Safety considerations for synthetic sling surgery. Nat Rev Urol. 2015;12(9):481-509. doi: 10.1038/nrurol.2015.183
- Petros PE, Ulmsten UI. An integral theory of female urinary incontinence. Experimental and clinical considerations. Acta Obstet Gynecol Scand Suppl. 1990;153:7-31
- Borazjani A, Pizarro-Berdichevsky J, Li J, Goldman HB. Erratum to: Surgeons’ views on sling tensioning during surgery for female stress urinary incontinence. Int Urogynecol J. 2017;28(10):1497-1498. doi: 10.1007/ s00192-017-3350-3
- Burkhard FC, Lucas MG, Berghmans LC, Bosch JLHR, Cruz F, Lemack GE, Nambiar AK, Nilsson CG, Pickard R, Tubaro A. Guidelines: Urinary incontinence. Arnhem: European Association of Urology; 2016. Available at: http:// uroweb.org/guideline/urinary-incontinence/ Accessed December 01, 2017.
- Lo TS, Wang AC, Liang CC, Long CY, Lee SJ. Treatment for unsuccessful tension-free vaginal tape operation by shortening pre-implanted tape. J Urol. 2006;175(6):2196-9; discussion 2199-200. doi: 10.1016/ S0022-5347(06)00274-6
- Nikolopoulos KI, Betschart C, Doumouchtsis SK. The surgical management of recurrent stress urinary inconti- nence: a systematic review. Acta Obstet Gynecol Scand. 2015;94(6):568-76. doi: 10.1111/aogs.12625
- Oh TH, Shin JH, Na YG. A Comparison of the Clinical Effi cacy of the Transobturator Adjustable Tape (TOA) and Transobturator Tape (TOT) for Treating Female Stress Urinary Incontinence with Intrinsic Sphincter Defi ciency: Short-term Results. Korean J Urol. 2012;53(2):98-103. doi: 10.4111/kju.2012.53.2.98
- Lee SY, Lee YS, Lee HN, Choo MS, Lee JG, Kim HG, Ko WJ, Lee KS. Transobturator adjustable tape for severe stress urinary incontinence and stress urinary incontinence with voiding dysfunction. Int Urogynecol J. 2011;22(3):341-6. doi: 10.1007/s00192-010-1289-8
- Patrelli TS, Gizzo S, Noventa M, Dall’Asta A, Musarò A, Faioli R, Zanni GC, Piantelli G, Lukanovic A, Bacchi Modena A, Berretta R. Female stress urinary incontinence: clinical efficacy and satisfaction after transobturator adjustable tape sling. An observational longitudinal cohort study. Surg Innov. 2015;22(2):137- 42. doi: 10.1177/1553350614535855
- Ulmsten U, Petros P. Intravaginal slingplasty (IVS): an ambulatory surgical procedure for treatment of female urinary incontinence. Scand J Urol Nephrol. 1995;29(1):75-82.
- Haliloglu B, Karateke A, Coksuer H, Peker H, Cam C. The role of urethral hypermobility and intrinsic sphincteric deficiency on the outcome of transobturator tape procedure: a prospective study with 2-year follow-up. Int Urogynecol J. 2010;21(2):173-8. doi: 10.1007/s00192- 009-1010-y
- Rezapour M, Falconer C, Ulmsten U. Tension-Free vaginal tape (TVT) in stress incontinent women with intrinsic sphincter deficiency (ISD) – a long-term follow-up. Int Urogynecol J Pelvic Floor Dysfunct. 2001;12 Suppl 2:S12-14.
- Patnam R, Edenfi eld AL, SwiftSE. Standing Vs Supine; Does it Matter in Cough Stress Testing? Female Pelvic Med Reconstr Surg. 2017;23(5):315-317. doi: 10.1097/ SPV.0000000000000377
- Ford AA, Rogerson L, Cody JD, Ogah J. Mid-urethral sling operations for stress urinary incontinence in women. Cochrane Database Syst Rev. 20151;(7):CD006375. doi: 10.1002/14651858.CD006375.pub3
- Scheiner DA, Betschart C, Wiederkehr S, Seifert B, Fink D, Perucchini D. Twelve months effect on voiding function of retropubic compared with outside-in and inside-out transobturator midurethral slings. Int Urogynecol J. 2012;23(2):197-206. doi: 10.1007/s00192-011-1543-8
- Costantini S, Nadalini C, Esposito F, Alessandri F, Valenzano MM, Mistrangelo E. Transobturator adjustable tape (TOA) in female stress urinary incontinence associated with low maximal urethral closure pressure. Arch Gynecol Obstet. 2010;282(3):277-84. doi: 10.1007/s00404-009-1257-z
- Даренков С.П., Кривобородов Г.Г., Ефремов Н.С., Проскоков А.А., Тур Е.И., Поддубная Н.В., Павлюк М.Д. Регулируемый субуретральный слинг в лечении анатомического типа стрессового недержания мочи у женщин. Вестник Российского государственного медицинского университета. 2012;1:66-70.
- Youn CS, Shin JH, Na YG. Comparison of TOA and TOT for Treating Female Stress Urinary Incontinence: ShortTerm Outcomes. Korean J Urol. 2010;51(8):544-9. doi: 10.4111/kju.2010.51.8.544
- Maroto JR, Gorraiz MO, Bueno JJ, Pérez LG, Bru JJ, Chaparro LP. Transobturator adjustable tape (TOA) permits to correct postoperatively the tension applied in stress incontinence surgery. Int Urogynecol J Pelvic Floor Dysfunct. 2009;20(7):797-805. doi: 10.1007/s00192- 009-0872-3