Обострению проблем отечественного здравоохранения на современном этапе способствовало ухудшение экономической ситуации в стране вследствие кризисных явлений, международных санкций и напряженной геополитической обстановки в мире. К усугублению создавшейся ситуации привело сокращение коечного фонда и медицинского персонала, проводимое в рамках реформ системы здравоохранения последних лет. О высшей степени серьезности накопившихся проблем свидетельствует тот факт, что впервые 28-29 июля 2015 года был организован Форум Общероссийского народного фронта (ОНФ) по вопросам здравоохранения «За качественную и доступную медицину!», на котором в присутствии Президента Российской Федерации обсуждалась текущая ситуация в сфере здравоохранения и перспективы его развития [1]. В связи с этим крайне актуальным представляется выбор дальнейшего стратегического пути развития системы здравоохранения нашей страны.
Принципиально можно выделить два сценария развития системы здравоохранения. Первый вариант - это выбор в пользу рыночной (страховой) модели здравоохранения, которая в наиболее «чистом» виде сохранилась в США
[2]. Суть данной модели заключается в «бизнесе на болезнях», где пациент является клиентом (покупателем), а врач - производителем медицинских услуг (продавцом). То есть, в условиях свободного рынка население оплачивает лекарства и медицинские услуги из собственных средств или за счет работодателя, оплачивающего страхование работников как часть платы за труд
[3]. Закономерным следствием стало ориентирование данной модели, прежде всего, на развитие высоких технологий по лечению болезней в ущерб профилактической работе по сохранению здоровья. Это означает, что такая система «заинтересована» в больных людях, а не в здоровых.
Антиподом рыночной системы является профилактическая модель, убедительным примером эффективности которой служит система здравоохранения Кубы, где в условиях крайне ограниченных финансовых ресурсов и международного эмбарго за счет профилактических подходов к организации медицинской помощи удалось добиться выраженного снижения первичной заболеваемости и высокой продолжительности жизни населения. Подтверждением служит тот факт, что согласно рейтингу Bloomberg от 2016 года Куба по эффективности системы здравоохранения находится в числе лучших стран и опережает США, несмотря на колоссальную разницу между этими странами по общим расходам на здравоохранение - 817 и 9403 долларов на душу населения соответственно [4].
Таким образом, в условиях дефицита финансовых средств и сложной геополитической обстановки в мире, приоритетным представляется профилактический подход к организации медицинской помощи в нашей стране. За основу организации такой модели может быть взят принцип так называемой «Медицины 4П». Данной аббревиатурой обозначают прилагательные: Предсказательная, Профилактическая, Персонализированная и Партнерская (предполагающая личную вовлеченность пациента) (в оригинале -Predictive, Preventive, Personalized, articipatory medicine) [5,6]. Именно на раскрытие возможных преимуществ внедрения принципов «Медицины 4П» на примере урологических болезней направлена настоящая работа.
ОСНОВНАЯ ЧАСТЬ
Предсказательная медицина подразумевает выявление различных прогностических признаков на молекулярно-генетическом, клеточно-тканевом или органном уровне, по которым с большей долей вероятности можно предположить развитие того или иного заболевания [7,8]. Следовательно, наличие информации корреляции различных биомаркеров и соответствующих болезней, основанной на принципах доказательной медицины, позволит сформировать группу риска, эффективно проводить мониторинг группы риска и меры по предотвращению болезни.
Примером использования принципа предсказательной медицины является рассмотрение эректильной дисфункции (ЭД) как индикатора риска развития жизненно-опасных сердечно-сосудистых заболеваний (инфаркта миокарда и инсульта). Установлено, что последствия атеросклеротического поражения системы кровообращения клинически намного (примерно на 5-7 лет) раньше возникают в сосудах полового члена, чем в сосудах сердца и головного мозга, так как первые существенно меньше по калибру [9]. Указанные изменения в сосудах полового члена приводят к ЭД. Это означает, что развитие ЭД опережает возникновение инфаркта миокарда или инсульта на несколько лет. Взаимосвязь ЭД и инфаркта миокарда убедительно подтверждена в исследовании B.A. Inman и соавт., результаты которого приведены на рисунке 1 [10].
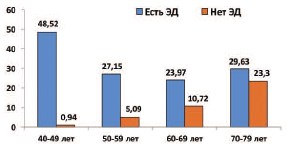
Рис. 1. Частота инфарктов миокарда на 1000 мужчин в течение 10 лет по данным исследования B.A. Inman и соавт. [10]
Предсказательная ценность симптома ЭД успешно может быть использована для выявления группы риска инфаркта миокарда или инсульта с последующим проведением соответствующих профилактических мер.
Внедрение принципа предсказательной медицины приведет к существенному экономическому эффекту. К примеру, по данным Ю.Б. Белоусова и соавт., общие смоделированные затраты на медицинскую помощь при сердечно-сосудистых и цереброваскулярных заболеваниях, которые включают общественные потери из-за выплат по временной нетрудоспособности и недопроизводства ВВП, расходы на госпитализацию и реабилитацию в течение года, составляют 63,374 млрд. рублей в год [11]. А при функционировании профилактической модели, предусматривающей раннее активное выявление лиц с ЭД путем анкетирования, формирования группы высокого риска сердечно-сосудистых заболеваний на основе использования ЭД как раннего их предиктора и проведение индивидуальных программ диспансерного наблюдения лиц с повышенным риском, можно добиться существенного уменьшения доли мужчин с тяжелыми формами сердечно-сосудистых заболеваний, требующих дорогостоящего высокотехнологичного лечения. По нашей оценке, при таком подходе суммарные затраты на проведение мероприятий по идентификации группы риска, ее диспансерному сопровождению и оказанию специализированной лечебно-диагностической помощи в случаях возникновения сердечно сосудистых заболеваний составляют 20,895 млрд. рублей в год. Таким образом, экономическую эффективность использования указанного подхода можно оценить в 42,479 млрд. рублей в год. Необходимо добавить, что, кроме снижения затрат на оказание медицинской помощи при этих заболеваниях, данный принцип позволит увеличить среднюю продолжительность жизни населения за счет снижения числа летальных исходов. В подтверждение данного тезиса в докладе Всемирного банка приведены расчеты по обоснованию возможных высоких темпов роста ВВП вследствие улучшения состояния здоровья и снижения смертности населения [12].
Профилактическая медицина предполагает повышение эффективности первичной профилактики - мероприятий, направленных на предупреждение возникновения болезни, т.е. на выявление и коррекцию факторов риска. Это означает, что основные усилия системы здравоохранения должны быть направлены на сохранение здоровья здоровых, а не на лечение больных. При организации медицинской помощи с приоритетом профилактики закономерно уменьшается доля больных людей, нуждающихся во вторичной профилактике, а доля лиц с запущенными или осложненными формами болезни, нуждающихся в третичной профилактике, становится еще меньше. О значимости факторов риска заболевания и, следовательно, важности своевременной их коррекции свидетельствую данные исследования Ю.П. Лисицына, согласно которым вклад образа жизни человека в свое здоровье составляет 50-55%, тогда как вклад вредных факторов окружающей среды - 20-25%, наследственности -15-20% и системы здравоохранения - 10-15% [13].
В качестве примера возможного использования принципов профилактической медицины можно привести данные по раку мочевого пузыря (РМП). Основным фактором РМП является курение, с которым связано развитие данной опухоли в 50% случаев. Вторым по значимости фактором риска является профессиональное воздействие на промышленных объектах (производство лакокрасочных изделий, обработка металлов, нефтепродуктов и др.) таких канцерогенных веществ, как ароматические амины, полициклические ароматические углеводороды и хлорированные углеводороды, на которые приходится около 10-20% всех случаев РМП [14,15]. Исходя из этого, можно считать, что внедрение различных программ отказа от курения, а также усиление защиты от вредных факторов производства, имеют под собой реальные перспективы снижения частоты РМП в популяции.
Об экономической эффективности внедрения принципов профилактической медицины свидетельствуют следующие данные. Рассчитано, что экономические потери от преждевременной смертности мужского и женского населения в трудоспособном возрасте от всех причин составляют 14,3% от ВВП России, то есть 9,46 трлн. рублей. Внедряя систему мер по борьбе с факторами риска хронических заболеваний (на примере курения), можно предотвратить 164 тысячи смертей от инфарктов и инсультов. А цена продления трудоспособной жизни 1 мужчины хотя бы на 1 год составляет 500 тыс. рублей. По результатам экономических расчетов 1 рубль, вложенный в профилактику, эквивалентен 5,8 рублям, которые в отсутствии профилактики пришлось бы потратить на высокотехнологичную помощь уже заболевшим людям [16].
Персонализированная медицина представляет собой стратегию профилактики, диагностики и лечения заболеваний на основе анализа индивидуальных генетических, физиологических, биохимических и других особенностей организма [17,18]. На необходимость персонализации лечебных методов еще в прошлом указывали многие врачи, подчеркивая возможности повышения таким образом эффективности лечения и сокращения нежелательных реакций. Хорошей иллюстрацией сути персонализированной медицины служат слова известного русского врача-гуманиста М.Я. Мудрова о том, что важно «лечить не болезнь по одному только ее имени, а самого больного» [19]. Реальностью персонализация медицины стала, прежде всего, благодаря достижениям современной молекулярной науки - развитию генетики и связанных с ней геномики, нутригеномики, протеомики и метаболомики [20].
Крайне перспективным представляется использование персонализированного подхода к профилактике заболеваний - выявление лиц с предрасположенностью к определенной болезни на базе конкретных данных обследования с последующей разработкой индивидуальной тактики наблюдения и лечения. Примером персонализированного подхода в урологии является использование номограммы индивидуального риска рака предстательной железы (РПЖ), составленной Фондом исследований по РПЖ (SWOP) [21]. Она позволяет оценить вероятность развития РПЖ с учетом трех факторов риска: возраста, наследственной предрасположенности и нарушений мочеиспускания (рис. 2).
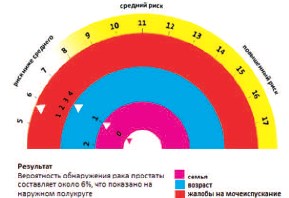
Рис. 2. Оценка риска РПЖ с помощью номограммы SWOP
Данный инструмент дает возможность выделения группы повышенного риска РПЖ, которой в дальнейшем может быть проведено специальное обследование по выявлению онкологического заболевания. Таким образом, указанная персонализированная методика может быть успешно использована с целью отказа от высокозатратного, сопряженного с большой частотой гипердиагностики и гиперлечения заболевания, тотального популяционного скрининга РПЖ в пользу селективного (оппортунистического) скрининга РПЖ у лиц с высоким риском данного заболевания.
Данные о высокой клинико-экономической эффективности селективного скрининга РПЖ были получены в ряде работ [22,23]. К примеру, было выявлено, что при селективном скрининге РПЖ, основанном на персонализированном подходе, прямые затраты на один год сохраненной жизни больных составляют 9832 рублей, тогда как в отсутствии скрининга такие расходы достигают 47680 рублей [23].
Партнерская, или предполагающая личное участие (вовлеченность) пациента, медицина - это формирование партнерских отношений между врачом и пациентом. То есть пациент становится активным участником процесса охраны своего здоровья и лечения болезни. Такая форма организация медицинской помощи подразумевает вовлечение пациента в заботу о собственном здоровье путем организации школ здоровья, проведения санитарно-просветительской работы с использованием средств массовой информации, внедрения мобильных устройств по самоконтролю различных биопараметров, использования современных IT-технологий для коммуникаций с медицинскими работниками [24]. На основе такого тесного сотрудничества пациента и врача создаются предпосылки для самообследования пациента, регулярного дистанционного консультирования и контроля состояния пациента.
Кроме того, необходимо добавить, что участие пациента в деле сохранения своего здоровья не может быть полноценным без выполнения главного условия - введения ответственности гражданина за свое здоровье, т.е. без становления пациента субъектом права. Именно такое условие обеспечивает мотивацию у населения на ведение здорового образа жизни и реальное функционирование государственных рычагов управлением здоровьем человека. В качестве аргумента в пользу необходимости введения такой ответственности пациента за свое здоровье можно указать данные исследований, проведенных в США. Было обнаружено, что в штатах, которые внедрили лишь актив пропаганду против курения в СМИ и различные общественные инициативы, частота курения снизилась лишь на 0,43% в год. В это же время в штатах, совместивших пропаганду с увеличением акцизов на табак, запретом курения в общественных местах и повышением страховых ставок для курильщиков, добились снижения частоты курения на 3% в год, то есть в 7 раз больше [25]. В нашей стране в настоящее время отсутствует такая законодательная норма, поэтому решение этого вопроса, безусловно, должно входить в число основных задач здравоохранительной политики государства.
Продолжая эту тему, можно сказать, что и врач должен стать субъектом права, т.е. нести ответственность за качество оказания медицинской помощи, так как партнерство, или сотрудничество, подразумевает обоюдную ответственность всех участников процесса. Как известно, в настоящее время врач не лицензируется на ведение медицинской деятельности, т.е. не является субъектом права. Выход из данной ситуации также лежит в вышеуказанной плоскости изменения законодательной базы по обеспечению основных механизмов охраны здоровья населения нашей страны.
ЗАКЛЮЧЕНИЕ
Реализация принципов «Медицины 4П» позволяет организовать медицинскую помощь таким образом, что максимальные усилия переносятся на предотвращение болезни, а не на наращивание супердорогих высокотехнологичных технологий для лечения болезни. В результате такого подхода произойдет увеличение числа здоровых людей, а число больных граждан пропорционально уменьшится. В этой связи эффективность системы здравоохранения должна быть оценена по индикаторам здоровья (число здоровых лиц, продолжительность жизни и т.д.), а не по индикаторам болезни (число пролеченных больных, оплата по законченному курсу болезни и т.д.).
Кроме того, в литературе представлены данные множества научных исследований, указывающие на существенную экономическую выгоду от использования представленных подходов к организации медицинской помощи. Именно на основе изменения вектора оказания медицинской помощи в сторону усиления профилактической составляющей становится реально возможной оптимизация финансовых затрат на всю систему здравоохранения в целом.
Таким образом, можно заключить, что внедрение указанной модели приведет к улучшению здоровья нации в целом и оптимизации расходования бюджетных средств на здравоохранение. А эти условия, в свою очередь, являются основой роста конкуренто- и обороноспособности страны. С учетом перечисленных факторов преимущество выбора пути развития отечественного здравоохранения на основе «Медицины 4П» представляется очевидным.
ЛИТЕРАТУРА
1. Общественный доклад ОНФ по вопросам здравоохранения [Электронный ресурс]. URL: http://onf.ru/docs/2651.
2. Рагозин А.В., Кравченко Н.А., Розанов В.Б. Сравнение национальных систем здравоохранения стран, использующих «страховую» и «бюджетную» модели финансирования. Здравоохранение 2012;(12):30-39.
3. Кучеренко В.З., Кравченко Н.А., Рагозин А.В. Кризис здравоохранения - диалектика решений: от «бизнеса на болезнях» и «медицинского коммунизма» к рентабельной экономике общественного здоровья. Экономика здравоохранения 2010;(3):5-16.
4. Bloomberg rankings. Health-Care Efficiency Index. 2016 [Электронный ресурс]. URL: https://assets.bwbx.io/images/users/iqjWHBFdfxIU/iNK1THx4aD20/v3/-1x-1.png.
5. Auffray C, Charron D, Hood L. Predictive, preventive, personalized and participatory medicine: back to the future. Genome Med 2010;2(8):57. doi: 10.1186/gm178.
6. Hood L, Flores M. A personal view on systems medicine and the emergence of proactive P4 medicine: predictive, preventive, personalized and participatory. N Biotechnol 2012;29(6):613-624. doi: 10.1016/j.nbt.2012.03.004
7. Shi Q, Qin L, Wei W, Geng F, Fan R, Shin YS, et al. Single-cell proteomic chip for profiling intracellular signaling pathways in single tumor cells. Natl Acad Sci USA 2012;109(2):419-424. doi: 10.1073/pnas.1110865109
8. Qin S, Zhou Y, Lok AS, Tsodikov A, Yan X, Gray L, et al. SRM targeted proteomics in search for biomarkers of HCV-induced progression of fibrosis to cirrhosis in HALT-C patients. Proteomics 2012;12(8):1244-1252. doi: 10.1002/pmic.201100601
9. Montorsi P, Ravagnani PM, Galli S, Briganti A, Salonia A, Deho F, et al. Association between erectile dysfunction and coronary artery disease: a case report. J Sex Med 2005;2(4):575-582.
10. Inman BA, Sauver JL, Jacobson DJ, McGree ME, Nehra A, Lieber MM, et al. A population-based, longitudinal study of erectile dysfunction and future coronary artery disease. Mayo Clin Proc 2009;84(2):108-113. doi: 10.4065/84.2.108
11. Белоусов Ю.Б., Карпов О.И., Кобалава Ж.Д., Котовская Ю.В. Клинико-экономические аспекты профилактики нарушения мозгового кровообращения: по данным исследования ELSA. Качественная клиническая практика. 2002;(3):76-88.
12. «Рано умирать. Проблемы высокого уровня заболеваемости и преждевременной смертности от неинфекционных заболеваний и травм в Российской Федерации и пути их решения». Регион Европы и Центральной Азии, Департамент развития человеческого потенциала, Всемирный банк. М.: Издательство «Алекс», 2006. 170 с.
13. Лисицын Ю.П. Общественное здоровье и здравоохранение. М.: ГЭОТАР-МЕД, 2002. 520 с.
14. Babjuk M, Bohle A, Burger M, Comperat E, Kaasinen E, Palou J, et al. EAU Guidelines on non-muscle-invasive bladder cancer (Ta, T1 and CIS). 2015 [Электронный ресурс]. URL: http://uroweb.org/wp-content/uploads/EAU-Guidelines-Non-muscle-invasive-....
15. Burger M, Catto JW, Dalbagni G, Grossman HB, Herr H, Karakiewicz P, et al Epidemiology and risk factors of urothelial bladder cancer. Eur Urol 2013;63(2):234-241. doi: 10.1016/ j.eururo.2012.07.033
16. Концевая А.В. Клинико-экономическая оценка и обоснование технологий и программ профилактики сердечно-сосудистых заболеваний в первичном звене здравоохранения: автореф. дис. ... д-ра мед. наук. М., 2011. 39 с.
17. Бобровницкий И.П., Василенко А.М. Принципы персонализации и предсказательности в восстановительной медицине. Вестник восстановительной медицины 2013;(1):2-6.
18. Hood L, Friend SH. Predictive, personalized, preventive, participatory (P4) cancer medicine. Nat Rev Clin Oncol 2011;8(3):184-187. doi: 10.1038/nrclinonc.2010.227
19. Горбачева А. Персонализированная медицина: этические проблемы и риски [Электронный ресурс]. Гуманитарные научные исследования. 2012. URL:http://human.snauka.ru/2012/06/1409.
20. Tian Q, Price ND, Hood L. Systems cancer medicine: towards realization of predictive, preventive, personalized and participatory (P4) medicine. J Intern Med 2012;271(2):111-121. doi: 10.1111/j.1365-2796.2011.02498.x
21. Roobol MJ, Steyerberg EW, Kranse R, Wolters T, van den Bergh RC, Bangma CH, et al. A risk-based strategy improves prostate-specific antigen-driven detection of prostate cancer. Eur Urol 2010;57(1): 79-85. doi: 10.1016/j.eururo.2009.08.025
22. Martin AJ, Lord SJ, Verry HE, Stockler MR, Emery JD. Risk assessment to guide prostate cancer screening decisions: a cost-effectiveness analysis. Med J Aust 2013;198(10):546-550.
23. Аполихин О.И., Сивков А.В., Катибов М.И., Рощин Д.А., Шадеркин И.А., Корякин А.В. Скрининг рака предстательной железы: оценка с позиции клинико-экономической эффективности. Экспериментальная и клиническая урология 2015;(2):20-24.
24. Шадеркин И.А., Цой А.А., Сивков А.В., Шадеркина В.А., Просянников М.Ю., Войтко Д.А., и др. mHealth - новые возможности развития телекоммуникационных технологий в здравоохранении. Экспериментальная и клиническая урология 2015;(2):142-148.
25. Хетагурова В.Ш. Табакокурение в современном мире: как избавиться от вредной привычки. СанЭпидемКонтроль 2009;(5):42-46.